ロコモ(ロコモティブシンドローム)原因
ロコモ(ロコモティブシンドローム)原因


医学の進歩により平均寿命が延びたにも関わらず、うまく体を動かすことが出来ないと、延びた余生を結局楽しめません。
高齢になっても身体能力を維持することは、自分の楽しみのため、また、社会のためにとても重要な課題として注目されるようになってきています。
<監修>
三戸一晃
専門は手外科、整形外科外傷・一般、骨粗鬆症。
2003年慶應義塾大学医学部卒業。同年、同大整形外科学教室入局。
その後、数々の3次救急病院にて研修を行った。2016年より済生会横浜市東部病院医長、2017年より藤田医科大学講師。2020年4月より同大非常勤講師。(所属・経歴は2021年6月現在)
医学の進歩により平均寿命が延びたにも関わらず、うまく体を動かすことが出来ないと、延びた余生を結局楽しめません。
高齢になっても身体能力を維持することは、自分の楽しみのため、また、社会のためにとても重要な課題として注目されるようになってきています。
<監修>
三戸一晃
専門は手外科、整形外科外傷・一般、骨粗鬆症。
2003年慶應義塾大学医学部卒業。同年、同大整形外科学教室入局。
その後、数々の3次救急病院にて研修を行った。2016年より済生会横浜市東部病院医長、2017年より藤田医科大学講師。2020年4月より同大非常勤講師。(所属・経歴は2021年6月現在)
ロコモティブシンドロームとは
ロコモティブシンドロームとは
ロコモティブシンドロームとは、和訳すれば「運動器症候群」となります。
内臓ではない、筋肉、骨、神経などの「運動器」が弱ってしまっており、将来寝たきりや要介護に陥るリスクが高い状態を指します。
平均寿命が伸びている社会背景もあり、今後の医療が対応すべき一つの課題として、世界に先駆けて日本整形外科学会が提唱した概念です。
ロコモティブシンドロームとは、和訳すれば「運動器症候群」となります。
内臓ではない、筋肉、骨、神経などの「運動器」が弱ってしまっており、将来寝たきりや要介護に陥るリスクが高い状態を指します。
平均寿命が伸びている社会背景もあり、今後の医療が対応すべき一つの課題として、世界に先駆けて日本整形外科学会が提唱した概念です。
ロコモティブシンドロームの具体的な症状
ロコモティブシンドロームの具体的な症状
ロコモティブシンドロームの症状は、
・長く歩けない
・ふらついてバランスが悪い
などの移動能力の低下や、運動時の関節痛などがあります。
整形外科外来に来られる方で言うと、腰痛がひどくて外出できない、外出が億劫になってしまっている状態が挙げられます。
また、膝の関節が加齢性変化によって関節の動きが悪化し、疼痛(※)で移動能力が低下している状態もロコモティブシンドロームにあたります。
※疼痛(とうつう)
“実際に何らかの組織損傷が起こったとき、あるいは組織損傷が起こりそうなとき、あるいはそのような損傷の際に表現されるような、不快な感覚体験および情動体験
(出典:日本緩和医療学会「鎮痛薬使用の5原則」がん疼痛の薬物療法に関するガイドライン2014年版)
外見上、腰が曲がってしまい姿勢をうまく保てなくなり、すぐ転んでしまう状態もその1例となります。
ロコモティブシンドロームの症状は、
・長く歩けない
・ふらついてバランスが悪い
などの移動能力の低下や、運動時の関節痛などがあります。
整形外科外来に来られる方で言うと、腰痛がひどくて外出できない、外出が億劫になってしまっている状態が挙げられます。
また、膝の関節が加齢性変化によって関節の動きが悪化し、疼痛(※)で移動能力が低下している状態もロコモティブシンドロームにあたります。
※疼痛(とうつう)
“実際に何らかの組織損傷が起こったとき、あるいは組織損傷が起こりそうなとき、あるいはそのような損傷の際に表現されるような、不快な感覚体験および情動体験
(出典:日本緩和医療学会「鎮痛薬使用の5原則」がん疼痛の薬物療法に関するガイドライン2014年版)
外見上、腰が曲がってしまい姿勢をうまく保てなくなり、すぐ転んでしまう状態もその1例となります。
ロコモが起こる原因や環境などについて
ロコモが起こる原因や環境などについて
背骨などの骨がもろくなる「骨粗しょう症」、膝の軟骨が擦り減ることなどで生じる「変形性膝関症」、また腰椎や腰部の椎間板などが変化して生じる「変形性腰椎症」が関連性のある大きな原因とされています。
これらは、歳を取ることによる変化によって生じることが多いですが、変形性膝関節症などは、事故による骨折などの外傷が発症するきっかけになることもあります。
また、生活環境も影響すると考えられます。
運動を継続して行っていないと筋肉が衰えたり、関節が硬くなったりすることが加わり、より移動能力の低下につながります。
適切な食事をしっかり摂る事も重要です。
移動能力が低下すると、筋力低下、関節の拘縮が進行し、食欲、意欲も低下しますのでさらにロコモが進行することになり、結果として悪循環が生じてしまいます。
背骨などの骨がもろくなる「骨粗しょう症」、膝の軟骨が擦り減ることなどで生じる「変形性膝関症」、また腰椎や腰部の椎間板などが変化して生じる「変形性腰椎症」が関連性のある大きな原因とされています。
これらは、歳を取ることによる変化によって生じることが多いですが、変形性膝関節症などは、事故による骨折などの外傷が発症するきっかけになることもあります。
また、生活環境も影響すると考えられます。
運動を継続して行っていないと筋肉が衰えたり、関節が硬くなったりすることが加わり、より移動能力の低下につながります。
適切な食事をしっかり摂る事も重要です。
移動能力が低下すると、筋力低下、関節の拘縮が進行し、食欲、意欲も低下しますのでさらにロコモが進行することになり、結果として悪循環が生じてしまいます。
ロコモティブシンドロームのチェック
ロコモティブシンドロームのチェック
どのくらいロコモティブシンドロームがあるのかを知る方法として日本整形外科学会から「ロコモ度テスト」が提唱されています。
整形外科学会の提唱しているチェック方法を、簡易的に2つご紹介します。
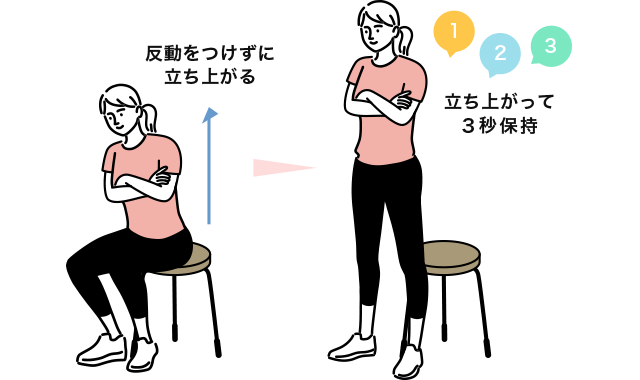
1つ目は、片脚または両脚でどれくらいの高さから立ち上がれるかを測る「立ち上がりテスト」
まず40cm程度の台に両腕を組んで腰かけ両脚は肩幅くらいに広げます。
40cmの台の場合、床に対して脛(すね)がおよそ70度になるようにして、反動をつけずに立ち上がり、そのまま3秒間保持します。
成功しなかった場合、台の高さを下げて行います。
両足40cmまたは30cmで成功できない場合は、ロコモ進行度が高い状態と言えます。
どのくらいロコモティブシンドロームがあるのかを知る方法として日本整形外科学会から「ロコモ度テスト」が提唱されています。
整形外科学会の提唱しているチェック方法を、簡易的に2つご紹介します。
1つ目は、片脚または両脚でどれくらいの高さから立ち上がれるかを測る「立ち上がりテスト」
まず40cm程度の台に両腕を組んで腰かけ両脚は肩幅くらいに広げます。
40cmの台の場合、床に対して脛(すね)がおよそ70度になるようにして、反動をつけずに立ち上がり、そのまま3秒間保持します。
成功しなかった場合、台の高さを下げて行います。
両足40cmまたは30cmで成功できない場合は、ロコモ進行度が高い状態と言えます。

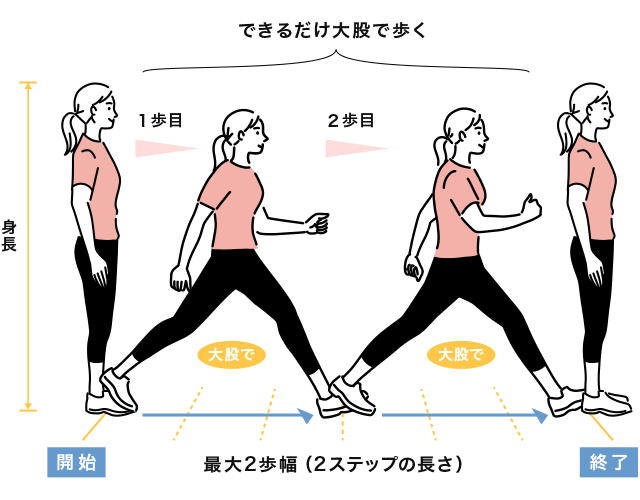
2つ目はできるだけ大股で2歩歩いた距離を測る「2ステップテスト」です。
スタートラインを決め、両足のつま先を合わせた状態からできる限り大股で2歩歩き、両足を揃えます。
その際の歩幅を図り「2ステップ値=歩幅 (cm) ÷ 身長 (cm)」を算出。
2回行い結果の良い方を参照します。
2ステップ値が0.9未満であれば移動機能の低下が進行し、生活に支障がある状態、0.9以上1.1未満はロコモが進行中であり、1.1以上1.3未満の場合は移動機能の低下が始まっていると判定されます。
2つ目はできるだけ大股で2歩歩いた距離を測る「2ステップテスト」です。
スタートラインを決め、両足のつま先を合わせた状態からできる限り大股で2歩歩き、両足を揃えます。
その際の歩幅を図り「2ステップ値=歩幅 (cm) ÷ 身長 (cm)」を算出。
2回行い結果の良い方を参照します。
2ステップ値が0.9未満であれば移動機能の低下が進行し、生活に支障がある状態、0.9以上1.1未満はロコモが進行中であり、1.1以上1.3未満の場合は移動機能の低下が始まっていると判定されます。

まとめ
まとめ
「ロコモティブシンドローム」に陥らないよう日々気をつけていく。
これは自分のため、家族のため、ひいては社会のためにも重要なことだと思います。
適切な運動と栄養のある食事を心がけ、年を重ねても運動能力を維持していきたいものですね。
「ロコモティブシンドローム」に陥らないよう日々気をつけていく。
これは自分のため、家族のため、ひいては社会のためにも重要なことだと思います。
適切な運動と栄養のある食事を心がけ、年を重ねても運動能力を維持していきたいものですね。
 製品情報サイト
製品情報サイト











